Ce sont les indications qui posent le moins de soucis au niveau éthique. En effet, mis à part un état général délabré, le rapport bénéfice risque est en faveur du bénéfice.
Nous avons plusieurs processus pathologiques pouvant intervenir. Cela concerne soit les dents retenues proprement dites avant éruption gingivale, soit les dents retenues enclavées, après éruption gingivale, bloquées partiellement désincluses [1]. Avec cette deuxième catégorie, nous atteignons les limites de notre sujet.
L'indication est toute posée car dans le terme « dent retenue » nous avons l'autorisation tacite d'effectuer la germectomie, car, selon la classification, elles seront soit en inclusion soit enclavées par la suite. Ceci en principe après vérification radiologique de l’arrêt de l'éruption avec deux clichés panoramiques espacés de plusieurs mois. Après le début de leur éruption nous aurons les premiers troubles de type infectieux.
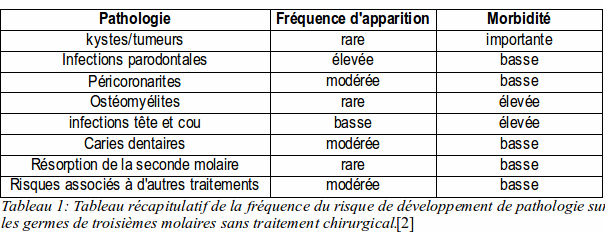
Les risques sans traitements sont divers et variés on peut le voir dans cette étude non exhaustive de 1999.

On se retrouve dans les indications de l'ANAES de 1997, que nous pourrions étendre aux molaires maxillaires. Cependant on note que la classification des dents incluses utilisées par l'ANAES ne comprend pas tous les cas de figure possible.
Ces indications seront à croiser avec l'état général.
L'avulsion prophylactique de troisièmes molaires pas totalement développées peut être envisagée en cas de pathologie associée particulière. [5]
Notamment en cas d'état général associé, tel que les situations que nous allons décrire ci dessous.
Chez le patient sain on n'aura pas de problème à poser l'indication de germectomie lorsqu'on depistera: péricoronarite, carie de la seconde molaire (ayant pour cause l'angulation du germe de la troisième molaire), atteinte parodontale, sinusite, ou accident osseux...
On pourra également avoir un kyste avéré radiologiquement, indiquant aussi la germectomie.
Dans le cas de troisième molaire mandibulaire retenue, non pathologique et sans pathologie associée (sous entendu sans pathologie de type infectieuse), la conservation peut être recommandée avec une surveillance régulière recommandée, dans l'attente d’une évolution pathologique pour envisager l’indication d’avulsion lorsqu'il s'agit de conserver la possibilité de transplantation du germe.
Est considéré comme problème infectieux: péricoronarite, atteinte parodontale, sinusite, ou accident osseux...
La sinusite maxillaire est le seul cas ou l'avulsion est à reprogrammer, la sinusite étant à soigner au préalable.
Pour les autres cas, dès qu'un problème cité plus haut sera présent, il faudra faire l'extraction. Mais selon l'ANAES dans certain cas, la perte osseuse post-chirurgicale sera plus importante que la perte causée par le germe de la troisième molaire. C'est un facteur à prendre en compte. [4]
En terme de fréquences, les péricoronarites seront les premières pathologies. Puis viennent les caries de la seconde molaire, ce qui concerne 1 à 4 % des dents incluses. Moins de 1 % des dents peuvent résorber la racine de la seconde molaire. Les développements kystiques importants sont assez rares. [7]
Pour la patiente enceinte, nous savons que la présence d'un processus pathologique de type infectieux n'est pas recommandé. Nous allons décrire les situations où l'indication peut être posée.
L'ANAES recommande l'extraction sous antibiothérapie en cas de pathologie infectieuse.
Contrairement, si l'épisode infectieux peut être endigué grâce à un traitement antibiotique, la temporisation sera de mise.
Mis à part cela, toute intervention, hors contexte infectieux, avec uniquement un blocage mécanique, pourra être reporté après l'accouchement.
C'est la même chose que pour la femme enceinte sauf qu'il faut faire les extractions. Plus la temporisation est grande plus les risques infectieux sont importants.
Il existe deux groupes : le groupe A à haut risque et le groupe B à risque modéré.
Pour les deux groupes, la germectomie n'est pas contre-indiquée. Le groupe A à haut risque nécessite une antibio-prophylaxie alors que pour le B cela est laissé à l’appréciation du praticien.
Dans les risques d'endocardite, il est préconisé d'effectuer l’exérèse de tout foyer infectieux. De plus, il n'y a pas de contre-indication à la chirurgie si le patient est prémediqué avec des antibiotiques.
Avant une radiothérapie, si l'enclavement ou l'inclusion parait pouvoir donner de futures infections il faudra éliminer les germes posant problème. (germes numéro 3-1 et 3-2 de l'EMC)
Cependant il n'existe pas de recommandations si le germe dentaire est totalement inclus et asymptomatique. [8]
En effet la cicatrisation des tissus osseux et parodontaux après une radiothérapie peut être extrêmement mauvaise. Il vaut mieux donc effectuer les actes chirurgicaux avant le traitement par rayons. [4] [6]
Les délais préconisés sont de deux semaines avant le traitement de radiothérapie au minimum. [8]
Pour cette catégorie de patient, il est préconisé de s'abstenir tant qu'il n'y a pas d'infection. Mais dès que le germe paraît présenter un signe infectieux il faut en faire l’exérèse la plus soigneuse possible. [4]
Le mieux pour ces cas étant d’opérer en milieu hospitalier pour les conditions d'asepsie requises en bloc opératoire (ACS II) sous anesthésie locale sans vaso-constricteur avec utilisation de colle biologique, le tout si possible après 20 séances de caisson hyperbare.
On sait également que les bi-phosphonates sont prescrits pour des maladies telles que l’ostéoporose ou dans des cas de myélome. Ce sont des pathologies de l'âge adulte et rare chez l'adolescent ou le jeune adulte. Il est donc peu probable de rencontrer ce genre de situation lors d'une consultation afin d'établir l'indication d'une germectomie.
Pour les patients ayant subi une radiothérapie on connait l'augmentation du risque d'osteo-radio-nécrose lors d'extraction dentaire. Ce risque est dû soit à une alvéole infectée après l'extraction, soit au développement d'une alvéolite sèche. Cependant le manque d'études et de sujets ne permet pas de mettre en évidence un lien statistique et une étude fiable sur les germectomies post-radiques. [6]
De plus, les traitements utilisés pour soigner les ostéo-radio-nécroses sont actuellement limités aux possibilités d'oxygénothérapie hyperbare. Ce traitement est considéré comme un adjuvant et non comme un véritable traitement curatif de cette complication même si c'est un plus dont il serait dommage de se passer s'il est accessible. Cependant l'efficacité des traitements de l'ostéo-radio-nécrose souligne l'importance de cette complication et la nécessite absolue de l'éviter. [8]
Bibliographie
[1] Favre de Thierrens C, Cantaloube D, Delestan C, Goudot P, Predine-Hug F & Torres JH. Les dents incluses, proprement dites : Nouvelle classification médico-chirurgicale odontostomatologique des dents incluses. Encycl Méd Chir (Editions Scientifiques et Médicales Elsevier SAS, Paris, tous droits réservés) (2003) Stomatologie/Odontologie, 22-032-A-18: 36p.
[2] Flick WG. The third molar controversy: framing the controversy as a public health policy issue. J Oral Maxillofac Surg (1999) 57: 438-45.
[3] HAS. Prophylaxie de l'endocardite infectieuse. Révision de la conférence de consensus de mars 1992 en 2002. Annales Françaises d'Anesthésie et de Réanimation (2003) 22: 920-9.
[4] HAS Haute Autorité de Santé. Indications et non indications de l'avulsion des troisièmes molaires mandibulaires. (1997) volume 5.
[5] National clinical guideline recommended for use in Scotland by the Scottish Intercollegiate & Guidelines Network (SIGN). Management of Unerupted and Impacted Third Molar Teeth. (2002) .
[6] Oh H, Chambers MS, Garden AS, Wong P & Martin JW. Risk of osteoradionecrosis after extraction of impacted third molars in irradiated head and neck cancer patients. J Oral Maxillofac Surg (2004) 62: 139-44.
[7] Song F, O'Meara S, Wilson P, Golder S & Kleijnen J. The effectiveness and cost-effectiveness of prophylactic removal of wisdom teeth. Health Technol Assess (2000) 4: 1-55.
[8] Sulaiman F, Huryn J, Zlotolow I & Zlotolow I. Avulsions dentaires chez les patients irradiés de la tête et du cou : une étude rétrospective du Memorial Sloan-Kettering Cancer Center (MSKCC). Revue de Stomatologie et de Chirurgie Maxillo-faciale (2004) 105: 298 - 301.