Ce que nous entendons ici par éruption pathologique est en fait utile à notre sujet lorsque nous développerons les indications des germectomies à titre prophylactique.
Une éruption peut-être considérée comme pathologique à partir des différents stades de développement de la dent et de son éruption. C'est-à-dire qu'a tout moment de l'éruption de la dent il peut y avoir un problème soit infectieux, soit mécanique, soit les deux entrainant des désordres que nous développerons ci-après.
Ces problèmes pouvant arrêter le processus physiologique de l’éruption, conditionnent la non-éruption sous l'appellation d'inclusion au sens large sachant que même si l'inclusion peut correspondre à des stades physiologiques, il n'y a pas d'autre terme unique prenant en compte l'éruption pathologique, la non-éruption, et l'entité inclusion, au sens large. [1] [2] [3] [4]
Dans ce chapitre nous partirons du principe que la dent de sagesse est en position physiologique d'éruption.
En denture permanente, la variabilité des dates d’éruption est plus importante qu’en denture temporaire. En particulier, une plus grande variabilité est observée pour les canines, les prémolaires et secondes molaires, tandis qu’elle est moindre pour les incisives et les premières molaires. La séquence d’éruption des dents permanentes est la même pour les deux sexes. Cependant, comme la croissance staturale, l’éruption chez les femmes est significativement plus précoce que chez les hommes d’environ 6 mois. En moyenne les troisièmes molaires font leur éruption entre 18 et 25 ans. Mais cela n'est pas rare de voire des éruptions tardives de troisième molaire jusqu'à l'âge de 30 ans. [13]
L’éruption précoce de toute la denture permanente est exceptionnelle. Les retards d’éruption en denture permanente peuvent concerner une seule dent. Ils sont alors d’étiologie locale et ce sont les plus fréquents. Mais ils peuvent également atteindre un groupe de dents ou toute la denture. Dans ce cas, leurs causes sont systémiques ou génétiques. [7]
Cependant il semble difficile de donner précisément une date d’éruption normale pour les troisièmes molaires. En effet il n'est pas rare de voir de grandes disparités chronologiques entre les patients. Cependant certaines études tentent d'objectiver des grandes lignes au niveau des ces repères temporels et notamment en fonction des origines ethniques des sujets étudiés. Les stades A et B de l'étude correspondent aux germes mais il faut quand même s'intéresser aux autres stades car ils sont objectivables cliniquement et cela peut être un repère chronologique; alors que les stades A et B sont objectivables uniquement radiologiquement. Ces quatre études démontrent une différence entre les populations suivantes : Japonais, Allemands, et noirs Africains (Afrique du sud).

Le stade A correspondrait à la phase pré-éruptive, le stade B et C phase éruptive et le stade D à la phase post-éruptive.
Les résultats sont les suivants :
Chez les noirs Sud Africains on note qu'il y a une différence significative entre les sexes uniquement au niveau de 48 au stade A et B. Mais l'auteur précise que le nombre des cas est assez faible. [11]
Dans la population Japonaise on note uniquement des différences entre les personnes au niveau de la 48 au stade A. [8]
Dans la population Allemande on note une différence significative entre homme et femme au niveau de 18 pour les stades A et B, au niveau de 28 stade A, B, et D et au niveau de 38 et 48 stade A, B, C, D. En fonction des dents on note que les hommes sont plus tardifs que les femmes de 1,7 années à 4,4 années sur tous les stades de développement. [9]
De manière plus générale on peut noter certaines dates: voir Tableau 1
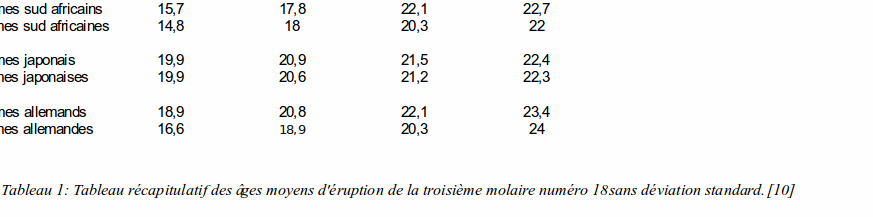
Une des conclusions apportées est que les noirs Sud Africains sont plus précoces que les Allemands et eux mêmes que les Japonais. [10]
Il est donc important de connaître les différences entre les populations pour pouvoir dire si une situation est pathologique ou non.
Dans les cas ou il n'y a pas d'atteinte systémique les causes peuvent être :
Une anomalie du germe lui-même peut être responsable d’un retard d’éruption. Ces anomalies sont constitutionnelles le plus souvent dans le cas des dents de sagesses car elles ne sont pas précédées de dents temporaires. [7]
Les obstacles gingivaux à l’éruption de la denture permanente sont : l’hyperplasie congénitale de la gencive, et l’hyperplasie gingivale médicamenteuse (hydantoïnes, cyclosporine ...). [7]
Les dysmorphoses dento-maxillaires, en particulier l’encombrement de la dysharmonie dento-maxillaire par macrodontie relative, sont responsables de la plus grande fréquence de retards d’éruption des dents permanentes. [7]
En ce qui concerne les troisièmes molaires on parle uniquement de dysharmonie dento-maxillaire postérieure. De manière générale la dysharmonie dento-maxillaire est présente avec une prévalence de 66% dans la population occidentale. [2]
Le sac folliculaire peut se transformer et créer un obstacle à l'éruption, ce qui peut retarder celle-ci. [5] [6] [12] [14]
Le chérubisme et l’hémiatrophie faciale peuvent donner des obstacles osseux locaux qui sont responsables de nombreux retards d’éruption des dents permanentes. [7]
Les troisièmes molaires peuvent dans certains cas se retrouver dans des positions assez variées et plus ou moins dystopiques. Leurs éruptions peuvent en être compromises. Ces anomalies survenant, on se retrouve dans les cas précédents avec soit un obstacle osseux avec une trop grande distance à parcourir pour effectuer l’éruption ou une direction impossible, soit un obstacle dentaire avec le plus souvent la dent de 12 ans qui bloque en mésial l'éruption physiologique du germe de la troisième molaire. En effet, la troisième molaire n'effectue parfois pas son redressement et cela entraine un retard d’éruption d’étiologie topographique.
A la mandibule la présence de la branche mandibulaire entraine souvent des problèmes car c'est un os cortical qui n'admet pas le redressement de la troisième molaire sans qu'il est fait sa croissance.
Ce sont des accidents d'ordre infectieux la plupart du temps. L’accident infectieux le plus fréquent est la péricoronarite ; elle peut être congestive séreuse puis purulente,suppurée, aiguë puis chronique. L’infection du sac péricoronaire de la dent en cours d’éruption est caractérisée par une inflammation de la muqueuse qui est rouge, œdématiée et douloureuse. [7]
Les complications suivantes par ordre croissant de gravité peuvent s'en suivre :
Cellulite faciale : qui peut être soit latérale jugale, médiale pelvibuccale, en postérieur laréro-pharyngée soit localisée au pilier antérieur du voile du palais soit tonsillaire, soit rétrostylienne voire rétro-pharyngée (gravissime).
L'évolution logique va vers l’abcédation, avec une forme particulière possible pour la dent de sagesse incluse mandibulaire: l’abcès migrateur buccinato-mandibulaire de Chompret-L’Hirondel dit migrateur car la collection jugale purulente se dirige vers le quadrilatère anatomique se trouvant devant le muscle masséter et sous le buccinateur là ou passe l'artère faciale : il s'agit d'une cellulite péri-mandibulaire latérale à évolution sub-buccinatrice dont d'évolution et de drainage en principe cutané. [1] [2] [3] [4]
Dans des cas extrêmes nous pouvons avoir une cellulite et abcès de la fosse infra-temporale ou temporale accompagnant l’évolution de la dent de sagesse maxillaire mais cela reste extrêmement grave et par chance rarissime. (possible thrombophlébite du plexus ptérygoïdien et du sinus caverneux)
Ces accidents peuvent être accompagnés de signes régionaux (trismus et/ou adénopathie) et/ou signes généraux (fièvre et/ou asthénie...). Exceptionnellement on peut voir apparaître des complications osseuses comme les ostéites locales ou ostéomyélites diffuses. [7]
Bibliographie
[1] Favre de Thierrens C, Cantaloube D, Delestan C, Goudot P, Predine-Hug F & Torres J. Les dents incluses, proprement dites : Nouvelle classification médico-chirurgicale odontostomatologique des dents incluses. Encycl Méd Chir (Editions Scientifiques et Médicales Elsevier SAS, Paris, tous droits réservés) (2003) Stomatologie/Odontologie, 22-032-A-18: 36p.
[2] Favre de Thierrens C, Casanova M, Chabadel O & Renard E. L’inclusion dentaire (2ième PARTIE) : Aspects physiopathologiques, étio-pathogéniques, paléo-odontologiques, épidémiologiques et médico-légaux. Encycl Méd Chir (Editions Scientifiques et Médicales Elsevier SAS, Paris, tous droits réservés) (2003) Stomatologie/Odontologie, 22-032-A-16: 18p.
[3] Favre de Thierrens C, Geider P, Gibert P & Raynaud C. Les dents incluses, au sens large : Nosogénie, sémiologie clinique et rapports anatomo-cliniques ; Classifications internationales des dents incluses en Santé Publique. Encycl Méd Chir (Editions Scientifiques et Médicales Elsevier SAS, Paris, tous droits réservés) (2003) Stomatologie/Odontologie, 22-032-A-17: 31p.
[4] Favre de Thierrens C, Moulis E, Bigorre M & de La Chaise S. L’inclusion dentaire (1ère PARTIE) : Aspects biologiques, odontogéniques, physiologiques et pathologiques. Encycl Méd Chir (Editions Scientifiques et Médicales Elsevier SAS, Paris, tous droits réservés) (2003) Stomatologie/Odontologie, 22-032-A-15: 10p.
[5] Glosser JW & Campbell JH. Pathologic change in soft tissues associated with radiographically 'normal' third molar impactions. Br J Oral Maxillofac Surg (1999) 37: 259-60.
[6] Leitner C, Hoffmann J, Kröber S & Reinert S. Low-grade malignant fibrosarcoma of the dental follicle of an unerupted third molar without clinical evidence of any follicular lesion. J Craniomaxillofac Surg (2007) 35: 48-51.
[7] Moulis E, Favre De Thierrens C,
Goldsmith M & Torres J. Anomalies de l’éruption
. Encycl
Méd Chir (Editions Scientifiques et Médicales Elsevier SAS, Paris,
tous droits réservés) (2003) Stomatologie/Odontologie
Pédiatrie, 4-014-C-60: 12 p.
[8] Olze A, Ishikawa T, Zhu BL, Schulz R, Heinecke A, Maeda H & Schmeling A. Studies of the chronological course of wisdom tooth eruption in a Japanese population. Forensic Sci Int (2008) 174: 203-6.
[9] Olze A, Peschke C, Schulz R & Schmeling A. Studies of the chronological course of wisdom tooth eruption in a German population. J Forensic Leg Med (2008) 15: 426-9.
[10] Olze A, van Niekerk P, Ishikawa T, Zhu BL, Schulz R, Maeda H & Schmeling A. Comparative study on the effect of ethnicity on wisdom tooth eruption. Int J Legal Med (2007) 121: 445-8.
[11] Olze A, van Niekerk P, Schulz R & Schmeling A. Studies of the chronological course of wisdom tooth eruption in a Black African population. J Forensic Sci (2007) 52: 1161-3.
[12] Saravana GHL & Subhashraj K. Cystic changes in dental follicle associated with radiographically normal impacted mandibular third molar. Br J Oral Maxillofac Surg (2008) 46: 552-3.
[13] Ventä I, Turtola L & Ylipaavalniemi P. Change in clinical status of third molars in adults during 12 years of observation. J Oral Maxillofac Surg (1999) 57: 386-9; discussion 389-91.
[14] Waldron CA & Mustoe TA. Primary intraosseous carcinoma of the mandible with probable origin in an odontogenic cyst. Oral Surg Oral Med Oral Pathol (1989) 67: 716-24.